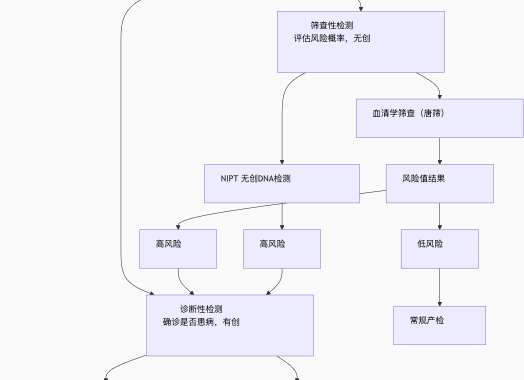
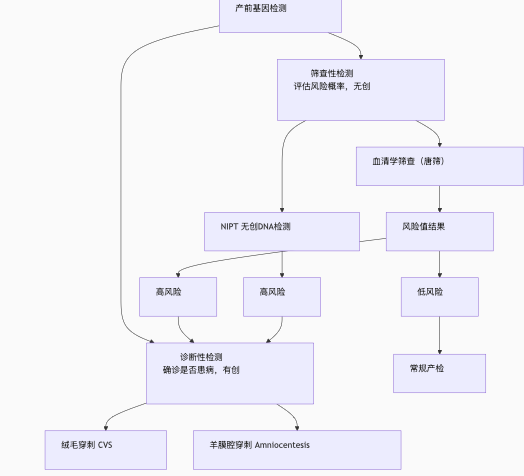
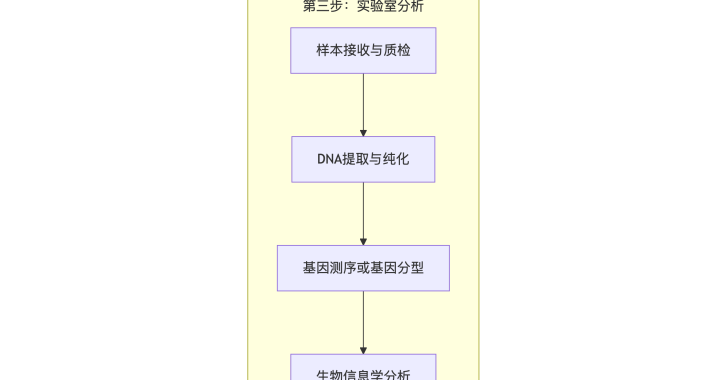
粤港澳大湾区,作为我国改革开放的重要窗口和引领者,一直以来都承担着推动国家科技创新和经济发展的使命。近年来,在国家政策的大力支持下,深圳市作为大湾区的核心城市,不断加大对于生物科技创新的投入,出台了《深圳市促进生物医药产业集群高质量发展的若干措施》、《深圳市培育发展生物医药产业集群行动计划(2022-2025年)》等若干支持政策,积极推动生物科技领域的发展。


为进一步推动大湾区生物科技学术交流和科技成果转化,2023年9月14日,早筛网联合华晨阳科技、潘道生物、潘道基因研究院、潘道健康管理、深圳市医疗器械质量管理促进会、深圳市企业联合会特别策划的“大湾区生物科技创新论坛”在深圳顺利召开。
本次大会特邀嘉宾有:
- 2013 年诺贝尔化学奖获得者/美国国家科学院院士Arieh Warshel教授
- 深圳市科创委副主任娄岩峰先生
- 深圳市医疗器械质量管理促进会运营总监游翔先生
- 深圳市企业家协会/企业联合会执行秘书长王小凡女士
- 深圳市西安商会会长陈竽伶女士
- 深圳市华晨阳科技/潘道生物科技董事长巩赞华先生、华晨阳科技CEO张金银女士
- 美国医学与生物工程院院士/深圳理工大学计算机科学与控制工程院创院院长潘毅教授
- 南方医科大学单细胞重点实验室潘星华教授
- 南方医科大学附属珠江医院陆国辉教授
- 香港量子人工智能实验室科技转化总监黄园博士
- 华大共赢创始合伙人刘宇先生、投资副总监郭桔红博士
- 早筛网创始人&CEO陈赞泉先生
- 莱盟健康董事长张泽跃先生
- 丹麓资本运营副总裁刘玉龙先生
- 迈格基因CEO夏渝东先生
- 康体生命董事长&CEO杜孩先生
- 尚济转化总经理相晓博先生

1. 嘉宾致辞
2023年大湾区生物科技创新论坛在一片热烈的氛围中拉开帷幕,深圳市科技创新委员会娄岩峰副主任为大会发表致辞,他表示,深圳作为粤港澳大湾区的核心城市,一直以来都积极响应国家政策号召,不断加大在生物科技领域的投资和支持力度,鼓励各类创新主体积极参与生物医药、生物信息、生物制造等领域的研究和创新,推动产业升级和技术突破,可以说,生物科技创新无疑是深圳和粤港澳大湾区未来发展的引擎。同时,他也表示,深圳市科技创新委员会也将继续关注、支持和鼓励创新合作,为生物科技创新提供更多机会和资源,共同推动粤港澳大湾区的生物科技产业迈向更加繁荣的未来。

接着,大会主办方潘道生物董事长巩赞华先生在大会上发表致辞,他表示,深圳是创新之城、改革之地、粤港澳大湾区核心城市,自2008年在深圳成立以来,华晨阳科技伴随着这座城市的发展而成长。深圳始终立于国家改革开放的潮头,创新和实干是这座城市的重要标签,深圳成就了一批我们这样的企业,我很感恩,我们自身的奋斗也成了这座城市的见证。希望借助此次高质量论坛,能够为我们未来发展开新篇、谋新局,期待未来与各位同道携手并进,合作共赢。

2. 学术交流

《单细胞测序技术创新促进疾病研究和精准防治》
南方医科大学单细胞重点实验室主任
潘星华教授
潘星华教授表示,单细胞测序技术具有非常重要的应用价值,其在疾病研究、精准防治等方面具有广阔应用前景,同时,潘教授介绍了癌症与干细胞的细胞微环境以及之间的关系和影响机制等内容,为与会者呈现和拓展了单细胞测序技术在细胞层面的认知。

《遗传性肿瘤防控新进展》
南方医科大学附属珠江医院、原美国MD Anderson癌症中心分子病理主任
陆国辉教授
陆教授讲述了我国在遗传性肿瘤防控建设的特点,并讲述了对发展遗传性肿瘤防控工作的提案,并指出要打造“筛-诊-治-监-育”五位一体家族遗传性肿瘤防控示范基地,以既降低肿瘤发生率,又提升健康宝宝出生率为宗旨,推动遗传性肿瘤防控的发展。

最后,受益于遗传性肿瘤咨询的嘉宾邱文瑜先生在场分享了自己的经历,讲述了遗传性肿瘤咨询的重要性

《人工智能赋能生物医药:药物筛选与药物生成》
美国医学与生物工程院院士、深圳理工大学计算机科学与控制工程院创院院长
潘毅院士
潘院士讲述了AI在新药研发中的应用,目前药物研发领域已经积累了大量的数据,AI逐渐应用于药物发现的靶点挖掘、虚拟筛选、化合物设计与合成等各方面,并介绍了相关案例,同时,潘院士还讲述了ChatGPT等AI大模型的价值以及类GPT方法应用于药物研发的研究。

《人工智能驱动长寿医学:表观遗传原理与靶点筛选》
香港量子人工智能实验室科技转化总监、香港大学荣誉高级副研究员
黄园博士
黄园博士讲述了人工智能在长寿医学领域的价值,从表观遗传角度上介绍了衰老的相关机制及其靶点筛选,并介绍了相关案例。黄博士表示,希望衰老在将来可以通过结合AI、数字化、多组学等,利用多维度的信息采集,给人们提供个性化的方案,延长个体寿命,提高生活质量,并能够从衰老角度上给出更多相关机制的解释。

《Modeling the Action of Complex Biological Systems on a Molecular Level 》
2013年诺贝尔化学奖获得者、美国国家科学院院士
Arieh Warshel教授
Arieh Warshel教授最开始讲述了自己的个人经历,在本科期间就一直对酶很着迷,从而不断进行深入研究,并指出利用计算机模拟生物分子反应,可以拓展分子模拟应用的边界。同时,教授还从交叉学科的角度,介绍了计算生物学和生物物理学在疾病研究和药物开发中的潜力和应用。
3. 圆桌讨论

本次大湾区生物科技论坛的圆桌主题为“从学术创新到科技成果转化应用”,圆桌特邀黄园博士作为主持人,Arieh Warshel教授、潘毅院士、潘星华教授,陆国辉教授与郭桔红博士作为特邀嘉宾。
黄园博士与各位嘉宾共同讨论实现学术创新到成果转化的关键点,潘毅院士认为,一个科技成果得以转化成功在于它的先进与用户广泛,另外,推广应用型的科研非常重要,当业界遇到问题,带着资金来找科学家帮忙解决问题时,反而能更快推动科技成果转化;Arieh Warshel教授认为,好奇心将驱使科学家去解决生活中困难的问题,从而推动学术创新到成果转化。此外,学界完成学术成果需要一定的耐心,但业界追求短平快,在两者之间取一个平衡非常重要;潘星华教授认为实现学术创新到成果转化有四个关键因素,分别为:市场、技术、服务管理以及资金,与此同时,当来到公司层面时,秉持开放的态度加强业界的合作也非常重要;陆国辉教授认为,人才的管理与合作、团队建设、产品开发与创新、持续的资金投入对于科技成果转化是非常重要的;专注于生命科学领域的投资,医药产业届从事投资十二年的华大共赢投资总监郭桔红博士建议科学家在实现科技成果转化的过程中要建立自己的优势作为护城河。此外,各位圆桌嘉宾也对专利申请与专利保护等方面做了讨论。
3. 顾问聘请与签约仪式
顾问聘请
顾问聘请环节由潘道生物(华晨阳)董事长巩赞华先生为三位教授颁发正式聘请书。

Arieh Warshel教授聘请仪式
潘道生物(华晨阳)正式聘请2013年诺贝尔化学奖获得者、美国国家科学院院士Arieh Warshel教授作为潘道生物荣誉首席科学家。

陆国辉教授聘请仪式
潘道生物(华晨阳)正式聘请南方医科大学附属珠江医院、原美国MD Anderson癌症中心分子病理主任陆国辉教授为潘道生物科学顾问。

潘星华教授聘请仪式
潘道生物(华晨阳)正式聘请南方医科大学单细胞重点实验室主任潘星华教授为潘道生物科学顾问。
战略签约
战略签约环节由潘道生物(华晨阳)董事长巩赞华先生与三家企业签订战略合作。
潘道生物(华晨阳)与序科码生物
潘道生物(华晨阳)与序科码生物正式签订战略合作,签订双方代表为潘道生物董事长巩赞华先生与序科码生物医学研究院院长潘星华教授。

潘道生物(华晨阳)与迈格基因
潘道生物(华晨阳)与迈格基因正式签订战略合作,签订双方代表为潘道生物董事长巩赞华先生与迈格基因总经理夏渝东先生。

潘道生物(华晨阳)与早筛网
潘道生物(华晨阳)与早筛网正式签订战略合作,签订双方代表为潘道生物董事长巩赞华先生与早筛网CEO陈赞泉先生。

在一片热烈的掌声中,大湾区生物科技创新论坛圆满结束,为生物科技领域的未来注入了新的活力和希望。这次论坛聚焦于前沿科技、创新成果和行业趋势,与会者们充分探讨了生物科技领域的多维面向。众多专家的学术演讲,精彩纷呈的圆桌讨论,为本次大湾区生物科技创新论坛增添了灵感的火花。这场盛会不仅深化了与会者对于生物科技的理解,还促成了新的合作。
在这个论坛上,潘道生物(华晨阳)正式聘请了三位知名教授,还与三家企业签约战略合作。衷心祝愿潘道生物(华晨阳)未来的发展道路蒸蒸日上,为生物科技领域带来更多卓越的成就和贡献!